2020-4-22 15:24 |
Поясница и крестцовый отдел спины – уязвимые места для травм и поражений дегенеративного характера в позвоночнике. По статистике, межпозвоночная грыжа крестцового отдела и поясницы диагностируется чаще, нежели появление заболевания в других отделах позвоночника.
Поясница и крестцовый отдел спины – уязвимые места для травм и поражений дегенеративного характера в позвоночнике. По статистике, межпозвоночная грыжа крестцового отдела и поясницы диагностируется чаще, нежели появление заболевания в других отделах позвоночника. Чем раньше врачи диагностируют патологию, тем легче с ней будет бороться в ходе терапии. Нужно узнать, какие признаки указывают на заболевание и как нормально жить с таким диагнозом. Как развивается грыжа пояснично-крестцового отдела позвоночника
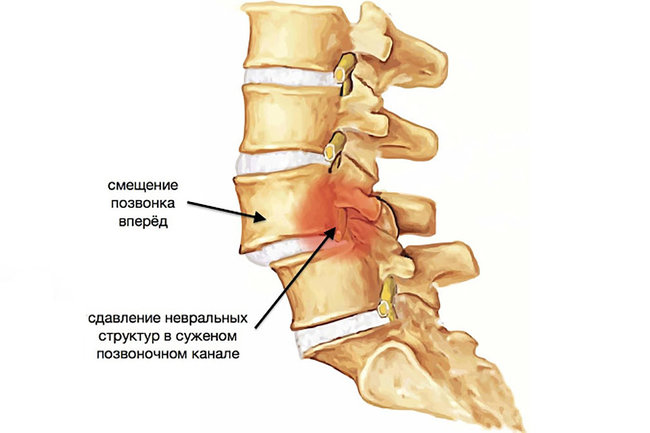
При грыже пояснично-крестцового отдела происходят те же негативные процессы, что и при дегенеративных образованиях в любом другом отделе спины. Если у человека возникают негативные метаболические сдвиги в организме, то происходит ухудшенная доставка полезных веществ к хрящевой ткани в межпозвоночных дисках. Такие процессы приводят к остеохондрозу, на фоне которого чаще всего возникает грыжа в пояснично-крестцовом отделе спины.
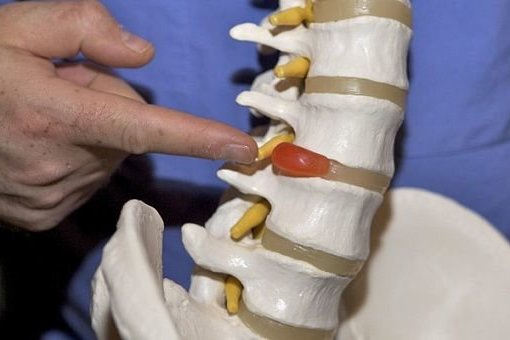
Если никак не контролировать болезнь, то дегенеративные процессы позвоночника усугубляются, что создает трещины в пораженном фиброзном кольце. Это твердая структура, находящаяся внутри каждого межпозвоночного диска. В фиброзном кольце располагается пульпозное ядро – железистая, мягкая структура. В ходе развития болезни возникает растяжение фиброзного кольца, что называется протрузией. Когда твердая структура не выдерживает и разрывается, мягкое содержимое выходит в межпозвоночное пространство и становится грыжей.
Пояснично-крестцовая область позвоночника наиболее предрасположена к появлению подобных заболеваний, так как там повышенная подвижность суставов, что повышает риски получения серьезных травм. Также ввиду анатомических особенностей человека поясница получает самую большую нагрузку, поэтому там и возникают грыжи. Помимо места локализации, грыжи бывают правосторонними, левосторонними, внешними и внутренними. При создании сильного давления в области спинного мозга возникает угрожающее здоровью состояние.
Почему возникает грыжа пояснично-крестцового отдела позвоночника
Основные причины грыжи межпозвоночного диска – малоподвижность или чрезмерная гибкость суставов. Также на склонность к появлению повреждения межпозвонкового диска пояснично-крестцового отдела позвоночника влияет образ жизни и наличие сопутствующих болезней.
Предрасполагающими факторами являются:
Генетическая склонность. Лица, чьи родители или ближние родственники имеют проблемы с позвоночником, должны всегда учитывать этот фактор риска и регулярно проходить медицинское обследование организма. При возникновении малейших признаков недомогания в поясничной области, рекомендуется сразу же обращаться к врачу.
Ведение образа жизни. Если человек злоупотребляет спиртным, а его диета обеднена витаминно-минеральными включениями, то с возрастом костная ткань будет сильнее изнашиваться, что в будущем скажется появлением грыжи или любым другим сопутствующим заболеванием.
Наличие других болезней опорно-двигательного аппарата. Если у пациента имеется ревматоидное поражение позвоночника, артрит суставов, остеохондроз или сколиоз, то наличие таких патологий с большей долей вероятности может спровоцировать межпозвоночную грыжу пояснично-крестцового отдела.
Гиподинамия. При сидячем образе жизни у пациента возникают застойные явления в организме, нарушается кровообращение, замедляется обмен веществ. Это негативно сказывается не только на состоянии здоровья позвоночника, но и всего тела.
Неумеренный физический труд. Если человек поднимает тяжести, то это может запустить патологический процесс. Чаще всего грыжи возникают у профессиональных спортсменов и лиц, чья деятельность связана с тяжелой работой – строителей, грузчиков. Физические нагрузки должны быть умеренными, чтобы не перегружать позвоночник.
Наличие травм или искривлений позвоночного столба. Ранее перенесенные ушибы или растяжения могут запустить возникновение межпозвонковой грыжи, как и наличие сколиоза.
Менее значимые факторы риска:
Рост свыше 170 см и возраст от 30 лет.
Наличие ожирения или избыточной массы тела.
Принадлежность к женскому полу (женщины больше склонны к болезням костей).
Постоянная работа за компьютером.
Курение.
Переохлаждение.
Если человек находится в зоне риска, при появлении боли в спине нужно сразу идти на прием к врачу.
Симптомы грыжи пояснично-крестцового отдела позвоночника
Основной признак появления грыжи пояснично-крестцового отдела – боль внизу спины. Чем более запущенная стадия болезни, тем ярче дискомфорт по ощущениям. Если имеется только протрузия или выпячивание небольшое, то пациент не будет ощущать яркой симптоматики в большинстве случаев. Легкие симптомы, такие как чувство скованности по утрам в пояснице человек может долго игнорировать. Со временем неприятные ощущения усиливаются, а приступы учащаются.
Основные признаки грыжи пояснично-крестцового отдела:
Болевые ощущения постоянные, беспокоят больного длительное время, чаще несколько раз в течение дня.
Если сделать резкое движение или поднять тяжелый вес, то у пациента возникнут явные признаки ухудшения. Возможны схваткообразные боли.
Развивается симптоматика ишиаса или люмбаго. У человека возникают резкие прострелы в область ног, ягодиц. Боль усиливается на холодную погоду. Если пациент простынет, симптомы обострятся. Этот симптом указывает на защемление нервных волокон в спинномозговом канале.
Неприятные ощущения не иррадиируют, ощущаются четко в одном месте.
Развитие корешкового синдрома, защемление седалищного нерва. У пациента бывают не только прострелы в пояснице, но и неприятные боли по ходу седалищного нерва, начиная от жгучего дискомфорта в ягодице, заканчивая парестезией или онемением стопы. Характерен бедренный и икроножный спазм с нарушением двигательной функции конечности. Прострелы по ходу нерва развиваются в той стороны, где возник корешковый синдром. Также развивается миофасциальный синдром грушевидной мышцы, что явно указывает на поражение поясничного отдела позвоночника.
По мере развития патологии боль нарастает. Из эпизодических приступов переходит в постоянные. Страдают нижние конечности, прострелы негативно сказываются на походке человека, развивается хромота. Неприятные ощущения обостряются во время чихания, кашля или при быстрой ходьбе. Со временем спина сильно искривляется, а в месте возникновения грыжи появляется явная отечность.
Диагностика патологии
При появлении подозрительных признаков болезни, нужно сразу же записаться на прием к участковому врачу. Терапевт осматривает пациента, собирает анамнез. Если у специалиста действительно появляются подозрения грыжи или протрузии, то он дает направление к врачу узкой профильной направленности – неврологу, травматологу или ортопеду. Затем после консультации и осмотра другого врача назначают ряд обследований:
Рентгеновское исследование позвоночника. При возникновении любых жалоб на боли в спине, всегда направляют делать рентгена. В конкретном случае – пояснично-крестцовый отдел. Такое исследование позволяет выявить грубые нарушения со стороны скелета. Если между межпозвоночным пространством имеется патологическое изменение или проседание дисков, могут заподозрить врожденные дефекты, грыжу или остеохондроз.
При наличии признаков воспаления назначают лабораторные тесты, включающие проведение общего анализа крови и сдачи ревматологических проб. Эти показания актуальны для лиц, у которых имеются сопутствующие заболевания суставов или аутоиммунные расстройства.
Достоверный способ узнать о наличии грыжи или протрузии – проведение МРТ. Магнитно-резонансная томография позволяет выявить не только грыжу, но и конкретное место локализации. Способ определяет размер и тип выпячивания. В особенности важно провести МРТ, чтобы отличить грыжу от опухолевого процесса.
Компьютерная томография. КТ назначают в том случае, если у пациента имеются прямые противопоказания к проведению МРТ – наличие кардиостимулятора или металлических соединений в теле (в суставах, позвоночнике). КТ – это усовершенствованный вариант рентгенографии, позволяющий получить трехмерное изображение позвоночника и внутренних органов.
УЗИ. Ультразвуковая диагностика актуальна лишь в том случае, если в области поясницы наблюдают сильный отек мягких тканей или имеется подозрение на травму, ушиб.
Помимо вышеуказанных методов диагностики, специалист может назначить другие процедуры.
Лечение грыжи поясничного отдела
В незапущенных случаях обычно используют методы консервативного лечения лекарственного и физического воздействия. Медикаменты необходимо назначать в остром периоде, когда возникло обострение, сопровождающееся сильной болью, воспалением и корешковым синдромом. После купирования обострения физические методы необходимы для реабилитации пациента. В критических случаях необходимо оперативное вмешательство.
Медикаментозное лечение
Лекарства эффективно устраняют запущенный болевой синдром и поддерживают больную поясницу в реабилитационный период. Какие фармакологические группы препаратов наиболее приемлемы:
Нестероидные противовоспалительные средства и анальгетики. Эта группа медикаментов чаще всего назначается при болевых приступах. Лекарства действуют мощно, а при кратковременном использовании не вызывают побочных эффектов. Препараты первой линии выбора – Диклофенак, Мелоксикам, Налгезин, Индометацин. Реже используют Пироксикам, Анальгин или Кеторолак. Форму выпуска и длительность терапии должен определить лечащий врач.
Миорелаксанты. Снимают боль при грыже, связанную с мышечной спастичностью. Частый спутник дегенеративного разрушения межпозвоночного диска – остеохондроз или искривление позвоночника. Когда возникают такие патологии, скелетная мускулатура претерпевает негативные изменения. Одни мышцы начинают снимать нагрузку со спины, что вызывает сильный спазм. Обычно при грыже пояснично-крестцового отдела наблюдают спазм мышц в соответствующей области. Чтобы убрать болезненную зажатость, показано курсовое использование миорелаксантов. Обычно назначают Мидокалм или Сирдалуд. Схема и длительность лечения подбирается врачом в индивидуальном порядке.
Хондропротекторы – препараты на основе глюкозамина и хондроитина. Для получения стойкого терапевтического эффекта, необходим длительный курсовой прием лекарств не менее 3-4 месяца. Некоторые специалисты не назначают такие средства, считая их малоэффективными. Эти средства питают хрящевую структуру, укрепляя костный аппарат.
Наружные охлаждающие гели или мази. Если у пациента боль не выраженная, то можно использовать НПВС в наружной форме. Иногда могут назначать гомеопатию на основе трав, обладающих противовоспалительным действием. Примеры препаратов – Найз гель, Вольтарен, Олфен, Траумель. Длительность терапии подбирается индивидуально.
Минералы и витамины в пероральной форме. Врач может назначать курсовой прием кальция, цинка и железа, если есть необходимость. Также полезны витамины группы В. Добавки к пищевому рациону улучшают самочувствие пациента, укрепляют костную ткань. Длительность терапии индивидуальна. Примеры витаминно-минеральных комплексов – Витрум, Компливит.
Нейротропные витамины группы В. Комбинированные лекарства на основе В1, В6 и В12 эффективно помогают при боли, вызванной защемлением нервных корешков. Инъекционные средства используют в течение 2-4 недель, после чего переходят на поддерживающую терапию в таблетированной форме выпуска в течение 1-2 месяцев. Примеры лекарств – Нейрорубин, Нейронорм, Мильгамма. Медикаменты не только поддерживают состояние больного при защемлении, ишиасе или люмбаго, но и укрепляют иммунитет и улучшают общее самочувствие.
Глюкокортикостероиды. Гормональные препараты назначают в том случае, если воспаление очень запущено, а обезболивающие препараты не могут полностью купировать приступ боли. Кортикостероидное средство вводят внутрисуставно, чтобы подавить воспаление в очаге боли. Обычно используют медикаменты пролонгированного действия, такие как Дипроспан.
Некоторые препараты показано использовать в остром периоде – НПВС, миорелаксанты, нейротропные витамины и кортикостероиды. Остальные средства применяют курсами в реабилитационный период. Реже назначают спазмолитики и неврологические препараты.
Способы физической реабилитации при межпозвоночной грыже крестцового отдела
Проведение реабилитационных и восстановительных мер в период после перенесенного обострения является важным этапом. Если симптомы грыжи и размеры не сильно беспокоят пациента и не являются прямым показанием к проведению хирургического вмешательства, то следующим этапом в нормализации состояния пациента будет проведение лечебных процедур, с помощью которых удастся закрепить результат после медикаментозной терапии.
Поможет ряд таких действий:
Массажи. Выполнять массажные сеансы может только специально обученный реабилитолог или мануальный терапевт. Самостоятельный массаж не поможет в лечении, поэтому нужно проходить минимум дважды в год серию сеансов. При выполнении массажа у пациента улучшается самочувствие, усиливается кровообращение, зажатые мышцы расслабляются. Для позвонков данные манипуляции также полезны, так как вместе с улучшенным кровотоком в очаг повреждению доставляются полезные вещества. Лучше лежите в неподвижном положении на животе, пока работает массажист, чтобы максимально расслабиться. Это усилит эффект сеанса.
ЛФК. Лечебную физкультуру нужно обязательно посещать, даже здоровому человеку. Если регулярно заниматься, укрепляются мышцы и улучшается осанка, что позволяет человеку ровно ходить. Это простой способ поддерживать тонус тела с пользой для здоровья позвоночника. Устраняются болевые ощущения, связанные со слабостью мышечного корсета. Упражнения нужно делать ежедневно и не спеша, соблюдая правильную технику.
При межпозвоночной грыже крестцового отдела назначают реабилитацию методами физиотерапии. Используется магнитная терапия, электорофорез. К таким процедурам прибегают часто, потому что они помогают в восстановлении хрящей за счет улучшения местного кровотока. Под действием магнитного поля или электричества, с помощью специальных приборов, вводят витаминные средства подкожно в пораженный участок. Процедуры позволяют проникать лекарствам в глубокие слои кожи, что и оказывает лечебный эффект.
Для устранения последствий боли в позвоночнике можно записаться на сеанс ударно-волновой терапии. Достаточно несколько раз посетить процедурный кабинет, чтобы наступило облегчение. Убирают воспаление, воздействуя ультразвуком на пораженное место, что запускает активные регенеративные процессы. Ударно-волновая терапия полезна при травмах, ушибах и растяжениях.
Иглоукалывание или акупунктура. Главная задача процедуры – воздействие тонкими иглами именно на болевые чувствительные точки. Полезна процедура тем, что не даст образоваться новым мышечным триггерам. Ведь распространенная проблема при болезнях позвоночника – мускульная спастичность. При попадании иглой в нужную точку мышцы расслабляются, и боль в спине ослабевает.
Также в состав комплексного лечения могут включать различные комбинации профилактических методов, включая гимнастику, растяжку и использование тренажеров.
Операция при межпозвоночной грыже пояснично-крестцового отдела
Существует несколько видов показаний, при которых нужно проводить хирургическое вмешательство:
Часть грыжи перекрывает спинномозговой канал, из-за чего пациента парализует. У него отнимаются ноги и нарушаются процессы мочеиспускания, дефекации.
Размеры грыжи превышают 1 см в диаметре.
В поясничной области возник опухолевидный процесс, похожий по симптоматике с грыжей.
Что может относиться к не обязательным показаниям к операции:
Частичная утрата чувствительности в нижних конечностях.
Парестезии пальцев ног.
Хроническое защемление седалищного нерва.
Народная медицина
Методы народной терапии не рекомендуют ставить во главе лечения. Обычно квалифицированные медики не назначают способы народной медицины даже в составе комплексной терапии. Домашнее лечение травами или другими способами на практике не подтвердили эффективность в поддерживании здоровья при наличии диагноза грыжа. Если пациент желает лечиться народными методами, он должен получить разрешение у специалиста.
Альтернативный вариант – обсудить конкретные рецепты с врачом и попробовать их совместить с основным лечением. Если больной займется самолечением и будет игнорировать методы консервативной медицины, его состояние со временем только ухудшиться и помочь врачам будет труднее. По этой причине самолечение является опасным для здоровья при наличии таких серьезных диагнозов, связанных с повреждением позвоночника.
Профилактика межпозвоночной грыжи пояснично-крестцового отдела
Не существует достоверных способов обезопасить человека на 100% от грыжи, если у него имеется вредная работа или генетическая предрасположенность. Имеются базовые рекомендации, соблюдение которых позволит частично защитить позвоночник от вредного воздействия:
Поддержка правильной осанки. Если пациент осознанно сидит или ходит ровно, не сгорбившись и не переваливаясь на один бок, его мышечный корсет позвоночника нагружается равномерно, что предупреждает появление мышечного гипертонуса или гипотонии в разных местах.
Регулярное выполнение ЛФК и гимнастики. Если нет болезней спины, можно выполнять поддерживающие упражнения 2-3 раза в неделю. Этого достаточно, чтобы поддерживать минимальный мышечный тонус, чтобы разгрузить позвоночник.
Ношение обуви на плоской подошве или невысоком каблуке. Этот пункт актуален для женщин. Ношение обуви на высоком каблуке перегружает стопы и низ спины, негативно сказываясь на здоровье позвоночника. Также рекомендуется подобрать ортопедическую обувь, чтобы ходить в ней было действительно комфортно.
Ношение рюкзака или сумки в двух руках, а не на одном плече. Если носить сумку только с одной стороны, со временем произойдет перекос в плечах, что вызовет сколиоз и искривление позвоночника. Это спровоцирует боли и появление сопутствующих диагнозов. То же самое качается и ношения тяжестей – пакеты с магазина лучше нести в каждой руке поочередно.
Также помогут предотвратить болезни позвоночника активный образ жизни и отказ от вредных привычек.
Аналог Ноткоин - TapSwap Получай Бесплатные Монеты
Подробнее читайте на infox.ru